时春艳医生的科普号
- 精选 孕期之超声检查
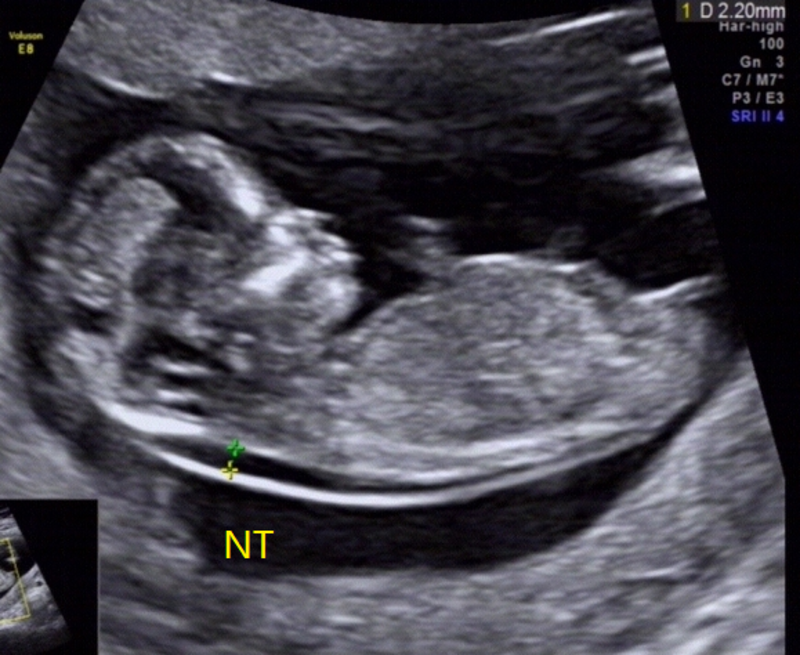
超声检查是产前检查的重要内容,是胎儿畸形的主要筛查和诊断方法,也是了解胎儿生长发育和判断胎儿宫内安危的重要的辅助检查,随着胎儿医学的发展和超声仪器功能的提高,超声检查在围产保健中起到越来越重要的作用。正确认识和规范化应用产前超声检查对降低出生缺陷,提高人口素质意义重大。 超声技术应用于产科临床已有40多年的历史,目前超声检查已成为孕期保健中必不可少的检查内容,每个产妇在孕期都要进行至少一次甚至多次超声检查。超声检查的作用广泛,应用范畴包括:诊断正常或异常妊娠;筛查和诊断胎儿畸形;判断和了解胎儿生长发育;辅助产前诊断,筛查染色体异常;诊断胎儿附属物的异常;辅助判断胎儿宫内安危;预测和诊断早产等。 1. 孕前需要超声检查吗? 答案是肯定的。应该做详细的孕前检查和咨询,其中重要的一项就是妇科超声检查,主要的目的是排除可能导致不孕和不良妊娠结局的生殖系统畸形,例如纵膈子宫,单角子宫,双子宫等。另外,随着年龄增长,生殖系统疾病和肿瘤的发生率随之上升,孕前超声检查能帮助高龄备孕女性及早发现如内膜异位症、子宫肌瘤、卵巢肿瘤等常见疾病。我国剖宫产率居高不下,剖宫产后再次妊娠发生瘢痕妊娠的风险增加,对于有剖宫产史的备孕妈妈孕前应该进行详细的超声检查,评价剖宫产切口的愈合情况。 2. 怀孕不容易,早孕期阴道超声会不会导致流产呢? 答案是完全没有必要担心。孕期经阴道超声检查在国内外已经广泛开展多年,大量的研究和文献表明,阴道超声检查不仅不会导致流产,而且与腹部超声相比,无须充盈膀胱,能更清晰显示盆腔,能更早更准确的诊断异常妊娠。许多国际性学术团体,包括ISUOG(国际妇产科超声学会),在其指南中均指出应用阴道超声在妊娠的所有阶段都是安全的。 3. 早孕期超声的目的是什么? 在妊娠早期根据临床需要,可以通过超声检查明确宫内妊娠,确认胎儿生机,排除胎停育、异位妊娠和葡萄胎,同时了解子宫和附件的情况。超声还可以准确的判断孕周并确定胎儿数目,如多胎妊娠确定绒毛膜性和羊膜性。如果有剖宫产史的孕妇早期超声检查更是有必要的,可以针对是否是瘢痕妊娠。 4. 超声如何诊断胎停育? 超声最早经阴道检查可以在孕4~5周,探查到宫内的孕囊。如果孕囊内无卵黄囊或胎芽,则需考虑复查超声。胚胎停育超声评估标准,包括:胎芽≥7 mm而无心脏搏动;孕囊平均直径≥25 mm但无胚胎;检查出无卵黄囊的孕囊2周后不见有心跳的胚胎;检查出有卵黄囊的孕囊11d后仍不见有心跳的胚胎。根据任何上述一项,就可以做出胚胎停育的诊断。 5. 什么是NT检查?多少周检查? 在早孕期末,超声还可以测量颈部透明层厚度,其英文缩写就是NT。NT是指胎儿颈部与表面皮肤之间正常的充满液体的间隙。NT可用于常规早孕期筛查,尤其伴有以下高危因素者:年龄<18岁或≥35岁、夫妇一方有染色体异常、孕妇患有妊娠合并症和并发症、不良产史、家族遗传病史等。要注意的是NT检查的时间是在早孕末期11周至13周6天之间。当前NT超声检查已经成为产科保健的常规内容。 6. NT检查有什么意义?正常值是多少? NT增厚与胎儿非整倍体染色体异常如21-三体、18-三体、13-三体及主要结构畸形如心脏畸形等直接相关。临床常用NT增厚标准有:NT≥2.5 mm,NT≥3.0 mm,NT≥3.5 mm。大规模研究表明,对于Downs综合征,以NT≥2.5 mm为标准,11和13周的检出率分别是70%和64%;联合早孕期血清学标记物,11、12和13周的检出率分别是87%、85%和82%,较中孕期血清学筛查更准确。NT筛查同时还可能发现一些严重的胎儿畸形,如:无脑儿、前脑无裂畸形、水囊状淋巴管瘤、严重的先天性心脏病、骨骼系统发育异常、脐膨出和腹壁裂、巨膀胱等。 7. 针对双胎妊娠意义更大:判断双胎或多胎妊娠的绒毛膜性 如早孕超声检查发现为双胎或多胎,应明确绒毛膜性,绒毛膜性的确定对于双胎妊娠并发症的预测非常重要。双胎严重并发症如TTTS主要发生在单绒毛的双胎中。孕7~10周主要以妊娠囊、羊膜和卵黄囊数目为基础判断双胎的绒毛膜性。孕囊数目与绒毛膜性相关,卵黄囊数与羊膜性相关,单绒毛膜单羊膜囊的诊断需要明确单一羊膜囊腔。孕11~14周,主要通过双胎峰征来判断绒毛膜性,阳性预测值达97%。如果插入胎盘处两个羊膜间变厚,呈“λ”结构,此为双胎峰征,提示双绒毛膜双羊膜囊(图1),如果呈“T”字形结构,提示单绒毛膜双羊膜囊(图2);两胎儿间无羊膜分隔,仅有一个胎盘者提示单绒毛膜单羊膜囊[4]。 图1:“双胎峰征”:箭头所示插入胎盘处两个羊膜间变厚,呈“λ”结构。 图2:单绒毛膜双羊膜囊:箭头所示两个羊膜与插入胎盘处呈“T”结构。 8、 中孕期超声筛查什么时间做?能排除哪些畸形? 孕20~24周,胎儿的大部分器官的结构已经发育完全,此阶段系统性超声筛查是进行胎儿畸形检查的最佳时机。对胎儿进行从头到脚系统性检查,可发现头颈部、心肺、消化系统、泌尿生殖系统和四肢等胎儿畸形。按国家卫生与计划生育委员会《产前诊断技术管理办法》规定,初步筛查的六大类畸形为:无脑儿、严重脑膨出、严重开放性脊柱裂、严重胸腹壁缺损伴内脏外翻、单腔心、致死性软骨发育不良。如果发现可能的胎儿结构异常,通常会建议产妇到产前诊断中心进行更加详细的产前超声检查以明确诊断。北大医院为产前诊断中心。 9、 做完产前超声筛查是不是就能保证宝宝健康呢? 当然不是。超声筛查由于受到胎儿孕周、体位、羊水量、孕妇腹壁厚度、超声设备及检查者的经验等影响因素的限制,有些结构不能被完全清楚地显示,而且某些胎儿畸形的超声表现随孕周增大而变化,以上这些都可能影响超声诊断的准确性,导致胎儿畸形检出率不能达到100%。目前国内外文献报道的部分胎儿畸形产前超声检出率如下:开放性脊柱裂为61%~95%;胎儿唇腭裂产前为26.6%~92.5%;单纯腭裂为0~1.4%;膈疝为60.0%左右;房间隔缺损为0~5.0%;室间隔缺损为0~66.0%;法洛四联征为14.0%~65.0%;左心发育不良综合征为28.0%~95.0%;消化道畸形为9.2%~57.1%;胎儿肢体畸形为22.9%~87.2%。另外,超声检查不能替代遗传学诊断,对于高龄产妇,无论超声筛查是否正常,都建议进行绒毛活检或羊水穿刺排除染色体异常。 10、 什么是中孕期超声“软指标”?发现“软指标”异常怎么办? 中孕期超声可以发现很多胎儿结构的“异常”与非整倍体相关,称之为超声“软指标”。胎儿超声“软指标”是可能是正常解剖结构的变异,也可能是发育异常的表现。不同的软指标的伴有染色体异常的风险不同。一般有较大风险的软指标包括侧脑室轻度增宽、肠管强回声、鼻骨缺失或发育不全、胎儿颈部皮肤厚度(NF)等,这些指标的出现提示胎儿染色体异常的风险显著增加,建议行羊水穿刺等有创产前诊断,排出胎儿染色体异常。但是其他软指标如脉络丛囊肿、心内强回声光点、轻度肾盂扩张、长骨短、髂骨翼角度异常、单脐动脉等与染色体异常等相关性不是很大,如果单独出现临床意义不大,则按照唐氏筛查等结果决定是否行有创产前诊断。但是如果发现两个以上这样的“软指标”,通常建议进行染色体检查。 11、 晚孕期超声检查主要看什么? 中、晚孕期,通过超声测量胎儿各径线,根据体重评估公式或对照表,可以估计胎儿体重,从而监测胎儿生长发育情况。估计胎儿体重比较敏感的指标有胎儿腹围和股骨长度,如果估计体重低于相应孕周的第10百分位,应考虑宫内生长受限;如果估计体重超过4000或4500g,应考虑巨大儿的可能。对于宫内生长发育受限,应每2~4周复查超声进行监测,并了解羊水量,监测脐动脉血流情况。此阶段同时要检查胎儿的解剖结构,除外一些早、中期未发现或者不明显的畸形。 此外中晚孕期也能发现某些胎儿畸形和异常,是对20~24周“排畸”超声检查的一个补充,因为有些畸形或异常只有在妊娠晚期才能有所表现,比如某些神经系统的异常等。 12、 超声测量宫颈长度有什么意义?预测早产从而预防早产 经阴道测量宫颈长度对早产的预测,有非常高的阴性预测值和特异性。早产是指孕37周前分娩,是新生儿患病和死亡的首要原因。尤其对于有早产史或晚期流产史的二胎孕妇,再次发生早产的风险明显增加。目前,预测早产的有效指标之一就是孕期测量宫颈长度,整个孕期正常宫颈长度均>30 mm,而宫颈长度
 时春艳 主任医师 北京大学第一医院 产科1.5万人已读
时春艳 主任医师 北京大学第一医院 产科1.5万人已读 - 精选 时春艳教授:短宫颈的识别和处理:环扎—YESorNO?原创:时春艳妇产科在线
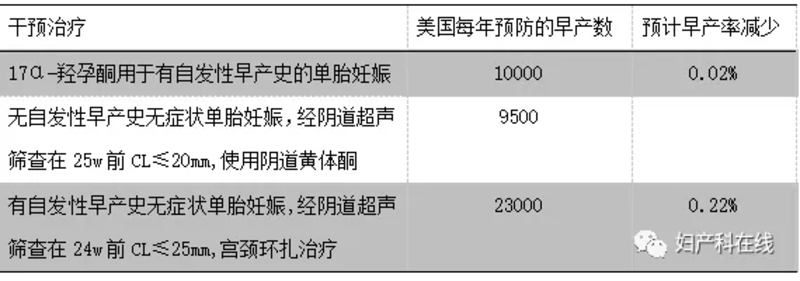
编者按】产妇不是病人,我们需要通过筛查来发现一些异常,对可能发生的不良妊娠结局进行预测,针对这些异常进行个体化地处理从而有效地预防。依据循证医学证据,利用不断发展的技术,如超声检查及一些临床大数据,使得产科很多并发症的预测和预防成为可能。超声检测出的短宫颈是最有价值的早产预测指标。北京大学第一医院妇产科的时春艳教授从医学的最高境界3P原则,即预测(Prediction)、预防(Prevention)和个体化处理(Personalization)谈起,介绍了短宫颈的识别和处理的相关问题,并详细介绍了宫颈环扎在短宫颈孕妇预防早产方面的应用。 一、概述 早产相关的高危因素多种多样,真正有预测及临床处理价值的高危因素主要有早产史、短宫颈和以胎儿纤维连接蛋白(fFN)为代表的生物因子测定,这些也是目前主要的预测手段。但由于fFN的应用不能改善结局,只有在特定条件下才建议使用。当前主要是基于早产史或晚期流产史及妊娠中期短宫颈的早产预测,基于预测基础上根据患者的个体临床资料选择预防手段,主要包括宣教、环扎、孕酮和针对性的感染的诊治等。通过这些预测和预防的个体化处理,可使早产数减少5%,同时可以不同程度延长孕周以及改善早产儿结局。美国的数据[1]显示通过对2000年~2013年美国早产率变化的统计分析发现:美国早产率在2013年降到11.4%,是自1997年以来的最低水平,这一结局的归因于早产预防手段如孕酮的使用、宫颈环扎以及多胎妊娠率的下降。 早产预防的干预治疗及其效果 二、短宫颈的定义及早产风险 临床上将妊娠16-24周孕妇宫颈长度(CL)≤25mm定义为短宫颈。25mm是宫颈的第十百分位数。研究表明,宫颈长度CL≤25 mm者的妊娠时间显著短于CL>25 mm者;CL<25mm者18%在35周前分娩;CL小于13mm者约50%在妊娠35周前分娩。宫颈越短早产风险越大。北京大学第一医院的研究资料[2]显示,孕22~24周CL<25 mm与CL<15 mm者37周前的早产率分别是CL≥25 mm者的11倍和13.8倍;CL<25mm者的早产率为32.5%,而CL>25mm者的早产率为4.7%。如果有早产史或晚期流产史,短宫颈者早产的风险更大。 三、短宫颈的原因 短宫颈不完全等同于宫颈机能不全,造成短宫颈的因素是多方面的,可能的原因(图1)包括:①先天性畸形;②孕酮水平低;③宫颈手术史,如宫颈锥切术;④宫颈机能不全;⑤细胞外基质改变;⑥炎症,如阴道炎、宫内感染等。 四、宫颈长度的标准化测量 宫颈的标准化测量是正确识别短宫颈的关键。研究表明,经阴道超声评估宫颈最可靠,且重复性最高。宫颈长度应测量闭合段部分,宫颈内口开大及羊膜囊嵌入的深度不在作为预测早产指标,羊膜囊嵌入越深则闭合段宫颈长度越短。另外,因为宫颈长度可能会在观察的过程中发生缩短,所以强调测量需要持续观察3分钟。排空膀胱阴道探头放入阴道轻接触宫颈避免过度加压,清楚显示宫颈内口外口和宫颈管粘膜并将图像放大到屏幕的75%,测量3次取最短值。具体测量示意图如下(A:漏斗部分长度;B:宫颈长度;CA:宫颈前唇长度;CP:宫颈后唇长度;其中CA=CP) 需要注意的是:宫颈内口漏斗样改变不是预测早产风险的独立因素;有一些宫颈内口呈漏斗样改变的孕妇宫颈长度正常,可能存在宫颈下段收缩。 五、短宫颈的处理 对于短宫颈的处理,临床上经常采取的措施包括: 1、卧床休息:目前在早产的预防中并不倡导绝对的卧床休息。绝对卧床有害无益。但对于短宫颈者应适当限制活动。 2、宫颈托: 4个关于宫颈托预防短宫颈孕妇发生早产的RCT研究中,只有1个研究显示宫颈托对于预防短宫颈早产有意义,其余3个均无显著性益处,因此宫颈托预防短宫颈孕妇早产的作用尚不确定。 3、 宫颈环扎术:针对符合宫颈机能不全的情况建议环扎术。环扎对于下列孕妇有明确益处(无论单双胎):①符合宫颈机能不全者:有典型病史或首次妊娠宫颈外口开大胎囊突出者(体检或超声诊断);②有早产史或晚期流产史且超声测量CL≤25mm者。 (1)有早产史或晚期流产史的短宫颈孕妇,可以诊断为宫颈机能不全。研究表明对这类孕妇进行宫颈环扎是有明确益处的,且宫颈越短,疗效越显著。另外,研究显示[3]对于单胎、短宫颈且无早产史或晚期流产史的患者,宫颈环扎无显著效果,虽然尚待更大样本的研究证实,但这样结果提示我们对于这类无病史者,不考虑积极进行宫颈环扎术。 (2)对于短宫颈者应动态监测,有研究数据[3]支持,在妊娠<26周的前提下,无论有无早产史,对CL<10mm者行宫颈环扎,可以显著减低不同孕周的早产率。 (3)关于双胎妊娠:符合宫颈机能不全的诊断则环扎;单纯短宫颈行环扎术预防效果不显著;其与单胎妊娠的处理原则是相同的[4-6]。研究显示[7]16-24周的双胎妊娠,宫颈外口开大1~4.5cm(外口可见胎囊者)者在抑制宫缩抗生素预防感染基础的上的救援性宫颈环扎术较卧床期待组显著延长了孕周6周的时间。 (4)超声的价值:能够帮助诊断首次发生的宫颈机能不全;对于可疑者可以明确诊断;并且可以减少一些不必要的环扎术。 4、孕酮:对于不符合宫颈环扎的短宫颈孕妇,推荐使用孕酮处理,期间推荐动态监测宫颈长度。孕酮可以显著降低中孕期短宫颈孕妇不同孕周的早产率,孕激素预防早产的几个RCT研究的荟萃分析显示应用阴道应用孕酮可以显著降低不同孕周的短宫颈孕妇的早产率。适合应用孕酮的情况包括[8-9]:①单胎短宫颈,无早产史或晚期流产史的妊娠18-23+6w者;②有早产史或晚期流产史者拒绝环扎或不宜环扎者,需要知情交代。 2018年发表的应用孕酮预防短宫颈发生早产的荟萃分析结果显示[10]:①单胎短宫颈阴道应用孕激素可降低33周前早产风险(RR:0.62,95%CI 0.47~0.81 高级别证据);②应用孕激素可明显减少新生儿死亡率、呼吸窘迫发生率、低出生体重率及NICU住院率;③孕激素不增加母体不良事件发生;④随访至2岁,孕激素组和对照组后代的先天畸形、严重神经系统发育异常等无明显差异。北大医院研究了孕酮对CL为10~20mm的单胎初产妇在33周前的自发性早产率的影响,数据显示应用孕酮有显著疗效(9.5% vs 45.5%,P=0.02)[2]。 六、小结 宫颈环扎—YES or NO? 综上所述,对于不同情况的短宫颈孕妇,其诊断及处理的原则是不同的。因此我们在临床工作中,应进行个体化的诊治,这样才能给短宫颈孕妇带来更大的临床获益。 参考文献: 1.Schoen C, Tabbah S, Iams J D, et al. Why the United States preterm birth rate is declining[J]. American Journal of Obstetrics and Gynecology, 2015, 213(2): 175-180 2.Maerdan M, Shi C, Zhang X, et al. The prevalence of short cervix between 20 and 24 weeks of gestation and vaginal progesterone for prolonging of gestation[J]. Journal of Maternal-fetal & Neonatal Medicine, 2017, 30(14): 1-4. 3.Berghella V, Ciardulli A, Rust O A, et al. Cerclage for sonographic short cervix in singleton gestations without prior spontaneous preterm birth: systematic review and meta‐analysis of randomized controlled trials using individual patient‐level data[J]. Ultrasound in Obstetrics & Gynecology, 2017, 50(5): 569-577. 4.ACOG Practice Bulletin No.142: Cerclage for the management of cervical insufficiency.[J]. Obstetrics & Gynecology, 2014, 123(2 Pt 1):372. 5.张梦莹,时春艳.宫颈机能不全的诊治进展[J].中华围产医学杂志,2016,19(7):548-551. 6.RCOG Green-top Guideline No.60. Royal College of Obstetricians and Gynaecologists. 2015 7.Roman A, Rochelson B, Martinelli P, et al. Cerclage in twin pregnancy with dilated cervix between 16 to 24 weeks of gestation: retrospective cohort study[J]. American Journal of Obstetrics and Gynecology, 2016, 215(1). 8.Romero et al AJOG 2012 : 206 : 124 9.FIGO Recommendation 2014 International J Gyn and Obstet . 10.Romero R, Condeagudelo A, Fonseca E D, et al. Vaginal Progesterone for Preventing Preterm Birth and Adverse Perinatal Outcomes in Singleton Gestations with a Short Cervix: A Meta-Analysis of Individual Patient Data[J]. American Journal of Obstetrics and Gynecology, 2017, 218(2): 161-180. 专家简介: 时春艳,主任医师,教授。 1989年毕业于北京医科大学(现北京大学医学部),1997年获得德国LUEBECK医科大学临床医学院妇产科博士学位,博士课题是“胎儿心脏的超声研究”。1997年回国后在北京大学第一医院妇产科从事产科学的临床、教学和科研工作。现任北京医科大学第一医院妇产科主任医师、教授。中华医学会妇产科分会学术秘书,中华医学会妇产科分会产科学组委员及秘书。北京市产前诊断专家组成员。中华围产医学杂志等杂志的编委。发表学术论文70余篇,参加多部教科书等专业书籍的编写,主(副)编和翻译5部产科专著。 致力于晚期流产和早产的诊治及相关研究及胎儿畸形的超声诊断。在临床方面对各种高危妊娠的识别和处理具有丰富的临床经验,擅长诊断和处理各种难产和危重孕产妇的诊治、早产及各种高危妊娠。结合临床实践做了很多有价值的研究,比如妊娠期糖尿病领域的大样本诊断研究,早产的预测研究和B族溶血性链球菌的母胎感染的防治研究等,在产科超声诊断方面重点进行了胎儿畸形、胎儿体重测量方面的研究,建立超声预测胎儿体重和诊断巨大儿的方法被国内同道广泛应用,率先在国内开展了宫颈长度预测早产的研究和基于超声诊断宫颈机能不全的宫颈环扎术的手术治疗。 声明:本文为妇产科在线独家采编,
 时春艳 主任医师 北京大学第一医院 产科8056人已读
时春艳 主任医师 北京大学第一医院 产科8056人已读 - 精选 孕期营养之一:补钙
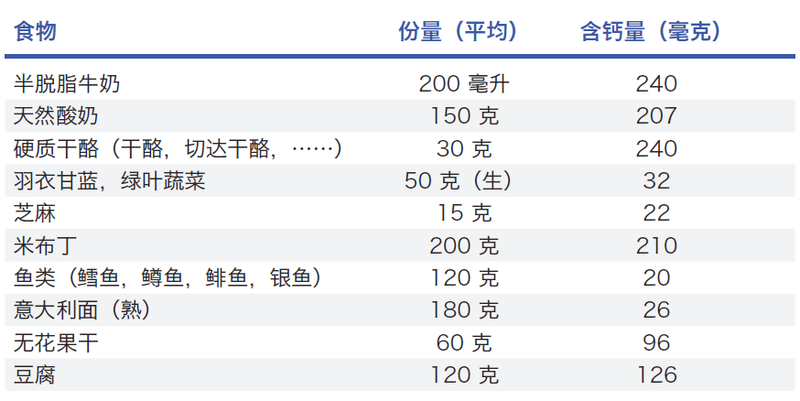
孕期合理营养是保证母胎健康的重要关键之一。孕期随着胎儿的生长发育,机体需要的各种营养物质会增多,包括能量的摄入、维生素、微量元素和矿物质等。如何补钙是孕妈妈们最关心的问题之一。 1、钙的推荐摄入量: 孕早期每日800mg, 孕中晚期每日1000mg。 2、食物补钙 钙最好的来源是奶及奶制品,如100ml牛奶含钙量约为100mg,其次豆制品、虾?、芝麻酱、绿叶蔬菜、鸡蛋等。一个鸡蛋大约含50mg 钙。中国人的饮食习惯不同于欧美国家,摄入的奶制品较少,因此普遍存在钙摄入不足问题。缺钙会影响母体的健康,严重缺钙会影响胎儿的发育。 3、根据饮食习惯补充钙剂 中国人饮食习惯普遍缺钙,根据喝奶的量和食物种类大概推算一下自己钙的摄入量,对于每日大量喝奶者不必额外补钙,如果喝奶较少则应补充400~600mg的含有维生素D的钙片。此外适当增加户外活动,也有助于钙的吸收。 4、哺乳期间钙补充 哺乳期钙的需要量也1000~1200mg,也应根据饮食习惯酌情补充。 5、补充方法 与餐同时服用或餐后即刻服用。
 时春艳 主任医师 北京大学第一医院 产科3480人已读
时春艳 主任医师 北京大学第一医院 产科3480人已读 - 论文精选 北大医院妇产科环扎结局分享
https://mp.weixin.qq.com/s/GKIrf56BQAH4dpVIc7_krQ
时春艳 主任医师 北京大学第一医院 产科98人已读 - 学术前沿 北大医院早产组
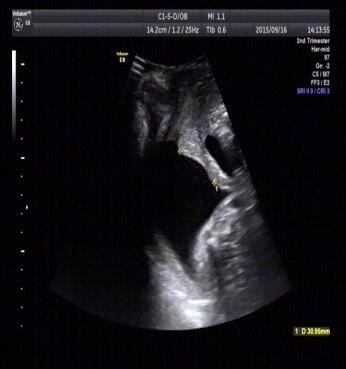
早产是孕妇常见并发症,在世界范围内发生率5.4~13.5%,在中国人群中发生率约7.8%。早产是围产儿死亡和病率的首要原因,早产儿不仅需要付出高昂的医疗费用,还可能带来远期并发症,使其终生残疾。早产的防治是目前全球性难题,在美国号称公共卫生问题。同样早产的防治也是中国母胎医学界的难题。 北京大学第一医院(北大医院)妇产科杨慧霞教授、时春艳教授带领的团队在早产防治领域做了一系列的研究。时春艳教授在老一辈产科专家董悦教授、金燕志教授的指导下率先在国内(2000年)开始了经阴道超声检测宫颈长度预测早产的研究与应用。2002年凭借论文“阴道超声测量子宫颈长度对先兆早产孕妇发生早产的预测价值”获得中华医学会第二次全国妇产科中青年学术会议论文比赛全国一等奖。时春艳团队近十余年来开展了一系列的早产预测方面的临床、基础和诊治的研究,如宫颈长度对先兆早产孕妇发生早产的预测、胎儿纤维连接蛋白对先兆早产孕妇发生早产的预测价值、基于大样本的关于中国北京地区孕妇宫颈长度的研究、孕激素防治早产的基础研究、基于早产高危因素妊娠中期宫颈长度缩短应用孕激素预防早产的研究、宫颈环扎术防治早产的价值研究等,研究成果发表在《中华妇产科杂志》、《中华围产医学杂志》和国际知名学术期刊《The Journal of Maternal-Fetal & Neonatal Medicine》等上(在国内外发表学术论文几十余篇)。此外杨慧霞杨教授作为通讯作者制定了中华医学会妇产科分会早产的诊治指南,时春艳教授作为第一执笔人和通讯作者制定了胎膜早破的诊治指南,规范了早产和早产胎膜早破的规范化处理,推广至全国。开展的早产防治技术均达到国际先进水平。如(1)对于早产史、早产胎膜早破史和其他早产高危孕妇在妊娠12周开展评估,进行动态的监测;(2)对于先兆早产患者全面准确评估如确定为早产风险极大者给予规范性的处理,如肾上腺皮质激素应用促胎肺成熟、规范使用宫缩抑制剂,必要时使用抗生素等。(3)对所有孕妇于妊娠中期(20~24周)和妊娠(28~32周)常规经阴道超声行宫颈长度的检测,评估孕妇发生早产的风险,并结合其他检测方法寻找病因;(4)对于超声诊断宫颈缩短者针对个体采取宫颈环扎术或是阴道应用孕酮治疗; (5)对于首次发现的宫颈机能不全患者开展救援性环扎术; (6)对于经评估诊断为宫颈机能不全患者再次妊娠时规范开展预防性环扎术等。预防性环扎术和救援性环扎术获得存活胎儿率达到90%,足月产率分别为73%和47%。预防性和救援性环扎术的成功率均达到了国际先进水平。 这一些列研究和技术的开展,使得早产的诊断和处理更加精准、对不同患者达到了显著延长孕周,减少了不同阶段的早产率的目标,并使得很多首次妊娠的宫颈机能不全患者通过及时发现得到了治疗,避免了首次妊娠的流产。规范化的早产防治策略一定程度上减少了早产,同时最大程度的减少了过度诊断和处理,改善了早产儿的预后。基于精确评估和诊断的基础上开展的宫颈环扎术,避免了很多不必要的手术干预。 当前无论早产领域的预测研究还是防治研究,北大医院产科都在国内处于领先地位,达到国际先进水平,在国内早产领域起到引领作用。基于临床的科研毕竟会带来临床诊治水平的极大提高。吸引了全国各地的宫颈机能不全患者、晚期流产史孕妇和早产史或早产胎膜早破患者来院咨询、评估和治疗。近几年开展的宫颈机能不全和环扎的手术治疗数不断上升,达到国内领先。欢迎广大早产高危孕妇前来就诊。 宫颈环扎术前后超声影像 救援性宫颈环扎术,术前术后对比图
 时春艳 主任医师 北京大学第一医院 产科3436人已读
时春艳 主任医师 北京大学第一医院 产科3436人已读 - 学术前沿 妊娠期得了流感怎么办?
又到了流感的高发季节,孕妈妈们因为妊娠状态是流感的高危人群,同时一旦得了流感,病情会重于普通人群,关于孕期流感的处理分享大家! 1、孕期可以注射流感疫苗吗? 近几年流感疫苗作为预防流感的手段非常普及,一些高危人群及有条件者都会注射流感疫苗。孕妇是否可以注射呢?在流感的高发季节,首先有条件者应该孕前注射高质量的减毒流感疫苗。如果孕前没有注射疫苗,孕期任何时期都是可注射灭活流感疫苗。中国孕产妇往往在孕期有较多担心,不敢或害怕注射疫苗。其实孕期注射灭活流感疫苗是有益无害的,一方面可以减少孕产妇流感的发生;同时还可以减少胎儿流产、早产、胎儿过小的发生。孕期推荐注射高质量的灭活流感疫苗。 2、孕期出现流感症状,怎么办? 一旦流感发生,出现发热(体温>=37.8)伴下面的一个或多个症状,如流涕、头痛、全身痛、咳嗽及呼吸困难症状或者疲劳等症状,考虑流感可能,经医院确诊为流感后。应予以隔离,同时尽快进行抗病毒治疗。具体用药:可用泰诺降温,按说明应用达菲抗病毒治疗。如用药48h,症状加重趋势,立即前往医院重新评估。 3、接触流感患者,怎么办? 与疑似或确诊甲型流感者(症状发作前一天至发烧结束后24h)密切接触后,建议应用抗病毒药物预防。 4、疑似流感,怎么处理? 流感流行季,孕产妇出现发烧及流感样症状,排除其他病因后,应尽早开始抗病毒治疗,不必等待监测结果。 5、如何预防和隔离? 周围有流感患者,应与之隔离,防止与之密切接触。平素养成手清洁的习惯。尽量不去触摸眼睛、鼻子、口。自身出现流感症状时,服用药物治疗的同时,也要注意隔离,防止流感的扩散。 6、怎么保护胎儿、新生儿? 孕期流感出现时,在积极治疗的同时应严密监测胎动,如有异常腹痛、胎动异常、阴道流血,随时前往医院。 分娩后,实行接触隔离,可以防止新生儿被感染。新生儿属于高危人群,应重点监测,防止流感发生。 7、什么时候解除隔离? 用抗病毒药治疗48h后,24h内不使用退烧药孕产妇不发热、无咳嗽咳痰等症状,可解除接触隔离进行母乳喂养。 8、产后可以母乳喂养吗?母乳喂养时怎么做? 鼓励产后母乳喂养,母乳中的保护性抗体可帮助婴儿抵抗感染,隔离期间可将母乳吸出,他人代为喂养。解除隔离后,可直接母乳喂养。但应戴口罩,接触孩子前严格用肥皂和清水洗手等。建议在发病7天后,解除隔离、病情好转条件下,保护下进行直接喂养。 席洁洁 时春艳 原创
时春艳 主任医师 北京大学第一医院 产科3936人已读





